疾患情報
消化器内科
大腸内視鏡による検査と治療
早期大腸がんの「ESD治療」
|
(2012年4月20日発行 すぱいす*spice 掲載記事引用改編)
早期大腸がん治療の選択肢を広げた大腸ESD(内視鏡的粘膜下層剥離術) 身体への負担や入院期間も軽減。 日本人の死亡率、罹患数ともに増え続けている大腸がん。以前は、大きさ2cm以上の場合や、粘膜下層に浸潤したものは、外科開腹手術が必要だったそうですが、4月から保険適用となった大腸ESDは内視鏡で観察しながらその粘膜下層を切開・剥離する手技で、患者の身体的負担が少ない低侵襲治療法の1つといえます。最新の大腸内視鏡手術についてご説明いたします。
日本で増加を続けている大腸がん
―日本人に大腸がんが増えているそうですね。 最新がん統計によると、日本人の大腸がん(結腸+直腸)による死亡者数は2009年で男性3位、女性は1位となっています。罹患数は、2005年のデータになりますが、男女共に2位。死亡・罹患数共に年々増え続けているのが現状です。日本人にとって、今や大腸がんは注意すべき重要ながんのひとつとなっています。
形状や大きさにより異なる内視鏡治療 ―大腸がんにはどんな治療法がありますか? 内視鏡治療、外科治療、化学療法、放射線療法などがあります。内視鏡による治療が可能なのは、がんが粘膜層あるいは粘膜下層にわずかに浸潤している早期大腸がんです。しかし、がんが粘膜下層に深く浸潤している場合は、腹腔鏡下手術や開腹手術などの外科的治療(手術)が必要になります。
―内視鏡による治療はどのように行われますか?
小さいポリープの場合は、基部をスネア(特殊なワイアー)で締め付け、高周波電流を流して切除する「ポリペクトミー」と呼ばれる方法で取ります。これに対し、ポリープが平坦な場合や、基部が大きい場合、表面型腫瘍の場合は、基部に薬液を注入し、腫瘍を浮き上げて切除する「EMR(内視鏡的粘膜切除術)」と呼ばれる治療になります。EMRでは大きさ2cm以上の大きな病変は一度に切除できないことや周辺に癌が残り再発しやすいという限界があります。これらの欠点を克服するために開発されたのがESDです。大きな表面型の腫瘍、病変に陥凹やひきつれを伴うような場合は「ESD(内視鏡的粘膜下層剥離術)」という治療法になります。
患者のQOLを高める大腸ESD治療 ―ESDについて具体的に教えてください。 まず病変の基部および周囲に薬液を注入し十分に浮き上げます。そして、電気メスで病変周囲の粘膜を切開後、粘膜下層を剥離(粘膜下層と筋層の間を剥ぎ取っていく)していきます。EMRでは一括切除できなかった大きな病変を、取り残しなく切除することが可能になりました。
しかし、胃がんや食道がんの治療でもESDは使われていますが、それらと比べて大腸がんのESDは難しいといわれています。大腸は形状が複雑で、壁が胃などに比べ薄いことから、治療時・治療後腸に穴のあく穿孔などの危険性が高くなります。
ESDは、高度な技術が要求される治療法であるため、より安全で使いやすい処置具が開発されています。ディスポーザブルのはさみ型の鉗子を使用して、穿孔などの偶発症防止に努めています。
ESD治療により、これまで病変が大きかったり、陥凹やひきつれを伴うため外科手術しか方法がなかった患者さんが、内視鏡治療で済み、身体への負担や術後の経過、入院期間の短縮など患者さんのクオリティ・オブ・ライフも維持できるケースが多くなったと言えるでしょう。
■ 当院のESD治療件数(2012年4月から12月現在) 50件 ■ ESD (内視鏡的粘膜下層剥離術) 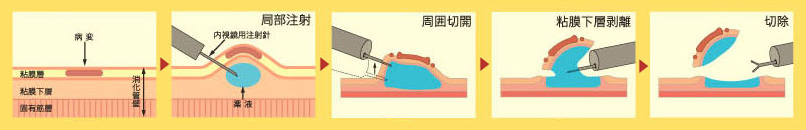 ―保険診療で可能なのでしょうか? ESDはこれまで先進医療に指定され、保険外診療となっていましたが、今年4月から保険適用となりました。患者さんの負担は軽減されますが、ESD治療が保険適用されるには医療施設基準があり、(1)年間20例以上治療を実施している。(2)消化管内視鏡手術について5年以上の経験を有する医師が配置されている。(3)緊急手術の体制を有しているなどが定められています。治療技術が進歩しているとはいえ、大腸がんは早期早期治療が大切な病気です。40歳になったら一度は大腸内視鏡検査を受けると共に、定期的な検査を受けるようにしましょう。
内視鏡治療の種類と特徴
|
|||||||||||||





